El Síndrome del intestino irritable

El síndrome de intestino irritable o “colon irritable” se caracteriza por la presencia de síntomas crónicos y recurrentes como dolor y calambres abdominales, hinchazón, gases, náuseas, malestar digestivo, alteración en el tránsito intestinal (desde diarrea a estreñimiento); sin que se haya detectado una patología.
Es el trastorno digestivo más diagnosticado, constituyendo el 25 -50% de las consultas gastroenterológicas. Aunque sólo el 15% de los pacientes afectados realizan la consulta médica, el SII tiene efectos sociales y económicos significativos, llegando a ser la 2da causa de ausentismo laboral en los EEUU.
Dado que el SII es un trastorno funcional para el cual no existe un test diagnóstico específico, muchos profesionales de la salud aún lo ven como un diagnóstico de exclusión. Las exploraciones complementarias sirven para descartar otras enfermedades, y su realización dependerá de cuál sea la sospecha diagnóstica y de los factores de riesgo del paciente.
Datos:
- 1 de cada 7 adultos sufre de SII
- predominio mujer-hombre de 2:1
- presentación inicial entre los 30 y los 50 años de edad.
El espectro de gravedad del síndrome de intestino irritable es muy variable, y se pueden encontrar desde pacientes con molestias leves a afectados con síntomas incapacitantes.
El modelo biopsicosocial sugiere que en la génesis de este síndrome intervienen factores genéticos predisponentes, influenciados por eventos a edades tempranas y tardías, así como factores psico-sociales, que conducen a alteraciones en la motilidad, en la sensibilidad visceral y en la interacción cerebro-intestino, manifestándose clínicamente como síntomas gastrointestinales. Se ven afectadas la percepción, la interpretación y la respuesta del individuo a alteraciones fisiológicas del tracto gastrointestinal.
El sistema nervioso entérico juega un rol crucial en la regulación de la fisiología intestinal, incluyendo la secreción, la motilidad y la liberación de varios neuropéptidos y hormonas. El cerebro se comunica con el intestino a través de múltiples rutas paralelas que incluyen al sistema nervioso autónomo (SNA), el eje hipotalámico pituitario adrenal y otras conexiones, las cuales son llamadas el eje cerebro-intestino.
El intestino trabaja en conexión con el cerebro en forma bidireccional. Por eso muchas alteraciones emocionales repercuten a nivel intestinal. Y algunas investigaciones sugieren que la comunicación del intestino hacia el cerebro es incluso mucho más intensa. Ej: los síntomas de colon irritable, que a la persona le generan intensa preocupación y conductas disfuncionales.
El problema está en el empeoramiento de la calidad de vida: limitaciones sociales, absentismo laboral o reducción de la actividad física y la sensación de cronificación ya que, además, no existe aún ningún tratamiento curativo definitivo.
DIETA Y SII
La mayoría de los pacientes con SII creen que la dieta juega un rol importante en sus síntomas.
- + 60% de los pacientes empeoramiento de los mismos luego de una ingesta alimentaria,
- 28% luego de los 15 minutos de la misma y 93% dentro de las 3 horas siguientes.
Muchos pacientes con SII refieren intolerancias a alimentos específicos, los más habitualmente implicados son la leche y sus derivados, el trigo, la cafeína, algunas carnes, repollo, cebolla, guisantes, picantes, frituras, productos ahumados, alcohol y bebidas carbonatadas. Esto hace que los pacientes con SII se vuelvan selectivos con sus comidas.
De hecho, en un estudio noruego sobre intolerancias alimentarias y SII se observó que el 62% de los sujetos limitaban o excluían alimentos de su ingesta diaria, y 12% de los mismos habían hecho modificaciones dietéticas tan drásticas que era posible que desarrollaran deficiencias nutricionales en el largo plazo.

Dieta FODMAP
Qué son los FODMAP:
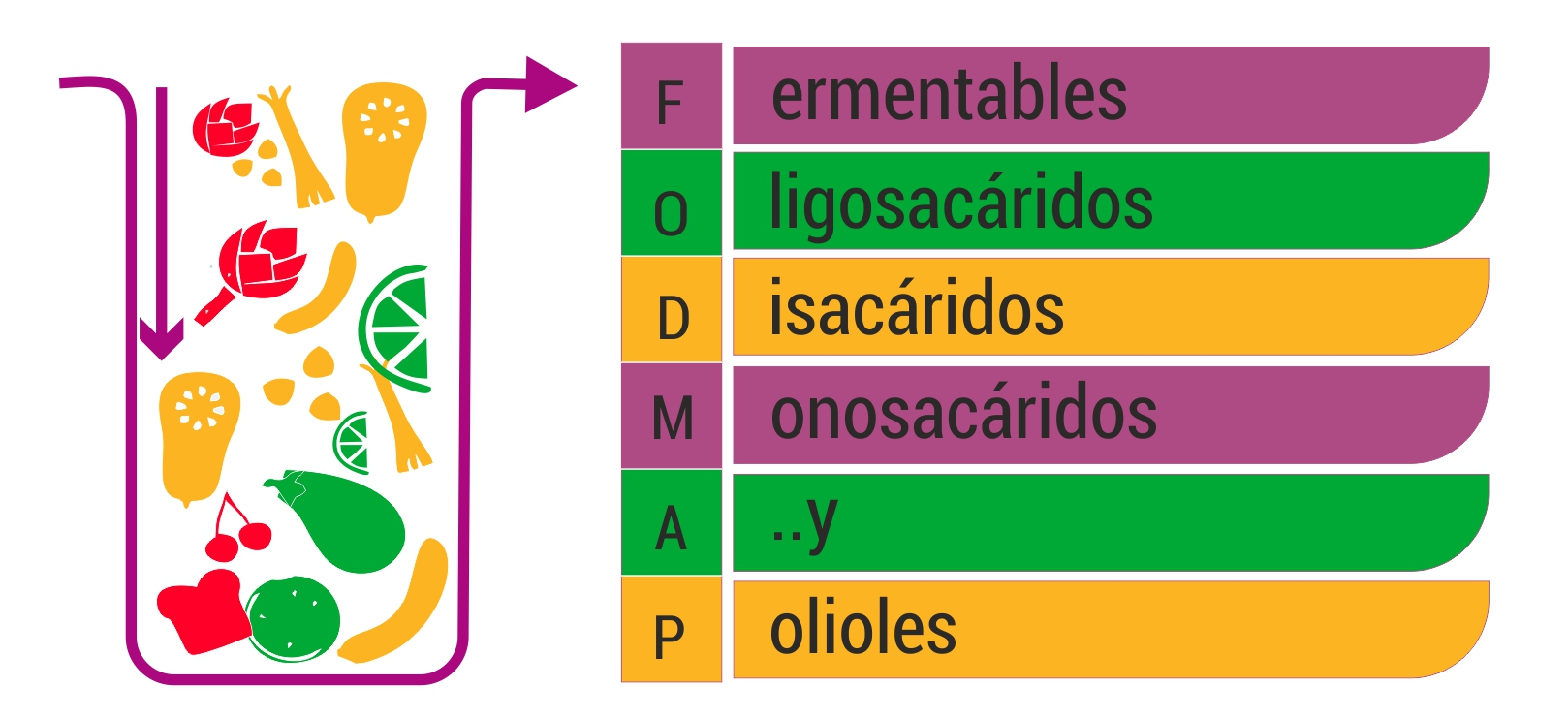
Los FODMAP (acrónimo de oligosacáridos fermentables, disacáridos, monosacáridos y polioles); son carbohidratos de cadena corta (azúcares) que no se absorben adecuadamente en el intestino delgado; produciendo un incremento en la producción de gas y el movimiento de fluidos hacia el intestino.
Los FODMAP se encuentran de manera natural en muchos alimentos y también se emplean en la industria alimentaria como aditivos.
F = fermentable proceso a través del cual las bacterias intestinales fermentan carbohidratos no digeridos para producir gases
O= oligosacáridos - Fructanos y GOS (galactoligoscáridos): se encuentran en alimentos como el trigo, la centeno, cebolla, ajo y legumbres
D= disacáridos Lactosa: se encuentra en productos lácteos como leche, quesos blandos y yogures
M= Monosacáridos Fructosa: se encuentra en manzanas, peras, miel, jarabe de maíz de alta fructosa
y A
P= Polioles Sorbitol, manitol, entre otros: se encuentran en frutas y verduras y se emplean como edulcorantes artificiales (Ej.chicles sin azúcar)
Por qué están implicados los FODMAP´s en el SII:
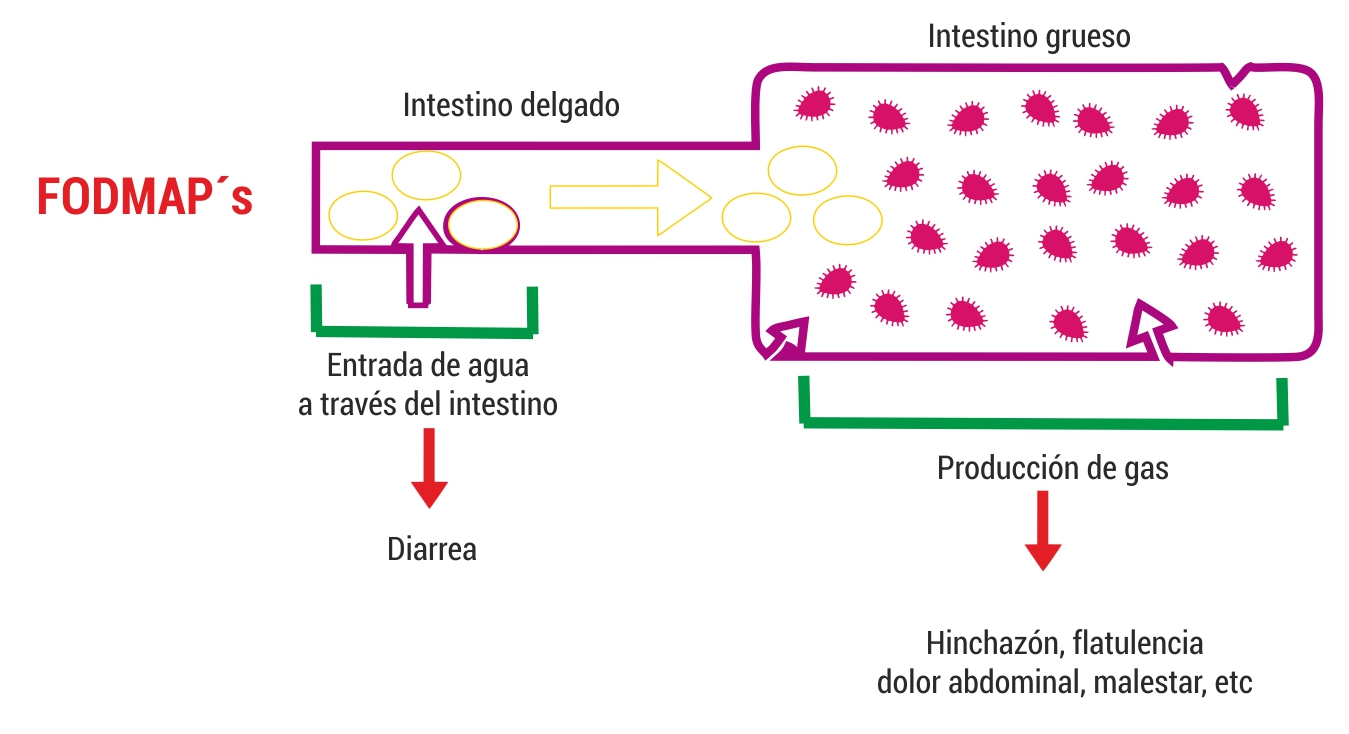
1. Se absorben con dificultad en el intestino delgado. La fructosa (frutas) se absorbe 50% más lento que la glucosa, la lactosa (leche) debe ser primero separada en glucosa y galactosa para poder absorberse, y muchas personas presentas déficit de lactasa; los oligosacáridos no digeribles como los fructanos y galactanos (vegetales y hortalizas) suelen acumularse en una porción distal del intestino delgado y en la proximidad del intestino grueso, por lo que pueden ser metabolizados (fermentados) por la flora intestinal
2. Son osmóticamente activos. Cuando están presentes en la luz intestinal, estimulan la movilización de grandes cantidades de agua, lo cual altera el peristaltismo intestinal normal y produce distensión, dolor abdominal y deposiciones de menor consistencia
3. Son rápidamente fermentables. En muchos casos son el sustrato ideal de la flora intestinal, normal y patológica. . El producto de esta fermentación es el gas, con la consiguiente distención y activación de determinadas vías de la nocicepción (receptores del dolor)
El plan de alimentación plantea una reducción global y simultánea de todos los hidratos de carbono de cadena corta fermentables que puedan provocar síntomas digestivos similares.
Los síntomas son específicos en cada persona ya que dependen de la sensibilidad de cada uno.
La dieta inicialmente puede resultar más restríctiva; es importante que comprendas que se trata de una primera fase en la que observamos tu reacción frente a los distintos alimentos, para posteriormente reintroducirlos en tu alimentación de la manera y en la cantidad que tu organismo los acepte.
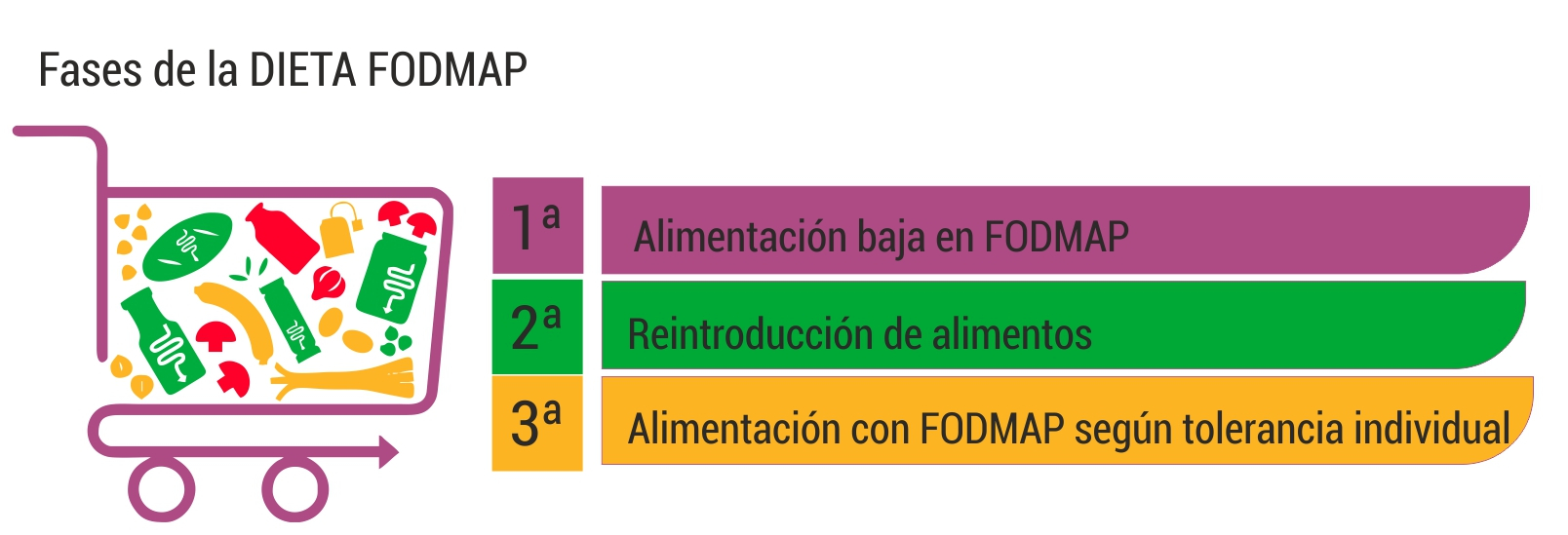
Fases del plan de alimentación:
1. Dieta baja en FODMAP; 6-8 sem – La dieta aporta menos de 0.5g FODMAP por ingesta o menos de 3g/día. La dieta australiana aporta 27g/día
2. Reintroducción de alimentos eliminados
3. Consiste en consumir según su límite de tolerancia los alimentos con FODMAP (largo plazo)
75% de las personas con SII, presentan mejoría con dieta FODMAP.
ANSIEDAD Y SII
El intestino registra emociones como si fuese un pequeño cerebro, comportándose como un "órgano sensorial". El cerebro interpretará la información que le envía el intestino de acuerdo a nuestro estado de ánimo y a nuestro entorno. Ej: ansiedad anticipatoria ante una cena de trabajo, es decir un evento social en el que tenga que comer y anticipe que tendrá movimientos intestinales o urgencia para ir al baño. Horas antes de tal evento, con solo pensar en esa situación próxima , se activan las mismas áreas cerebrales implicadas en los ataques de pánico.
Esto pone de manifiesto la interrelación entre intestino irritable y los trastornos de ansiedad.
Los altos niveles de cortisol que aparecen en situaciones de estrés crónico afectan a la barrera mucosa e impermeable del intestino, ingresando sustancias nocivas para el organismo como, las bacterias y productos de la inflamación a la sangre. A partir de ahí viajan hacia el cerebro impactando en las áreas relacionadas con las emociones.
El eje intestino-cerebro estaría implicado en las enfermedades ligadas al estrés (agudo o crónico) que pueden alterar el entorno intestinal modificando la composición de la microbiota intestinal.
Nuestro organismo tiene aproximadamente dos kilos de bacterias, siendo el intestino el órgano que alberga la mayor cantidad. En las situaciones de estrés, se puede alterar esa flora bacteriana normal favoreciendo alteraciones del ánimo y; a su vez ser responsable de los comportamientos de tipo ansioso y depresivo.
Se ha observado que las personas con SII tienen una flora intestinal menos diversificada y más inestable que los individuos que no presentan este síndrome.
TRATAMIENTO INTEGRADOR
1. La importancia del tratamiento multidisciplinar.
AL tratarse de un síndrome de causa multifactorial, el abordaje terapéutico del paciente requiere de una intervención coordinada de diferentes profesionales de la salud.
2. Estudios, pruebas y diagnóstico por parte del Gastroenterólogo y/o Alergólogo. También valorarán si es necesaria algún tipo de medicación
3. Tratamiento nutricional coordinado con psicólogos.
El nutricionista te capacitará y guiará en las distintas fases del plan de alimentación y estudiará tu caso en particular considerando el resultado de los diversos estudios/pruebas y tratamiento farmacológico brindada por el médico especialista. Adaptará la alimentación a tu situación actual, presencia o no de sobrecrecimiento bacteriano, intolerancias y alergias nutricionales, estado nutricional, composición corporal, gustos y adversiones, etc. Del mismo modo, pueden requerirse complementos nutricionales como probióticos, enzimas digestivas, multivitamínicos, etc para complementar el tratamiento.
En un comienzo, el plan de alimentación está orientado a reducir tu sintomatología. Es muy importante el trabajo conjunto con el psicólogo quien ayudará a abordar estos cambios en la alimentación con una perspectiva adecuada y dentro de tu proyecto a mediano plazo de controlar los síntomas y la ansiedad.
Es progresivamente como irás adquiriendo las habilidades necesarias para llegar a una dieta lo más completa posible, aceptando tu tolerancia individual a los distintos componentes de la misma, reduciendo el “miedo a comer”, la evitación de situaciones, la sensación de que “eres un intestino irritable”…..mejorando tu calidad de vida.